|
|
关于 HPV 与宫颈癌:这 8 点你或许没听说过1. 这位老先生
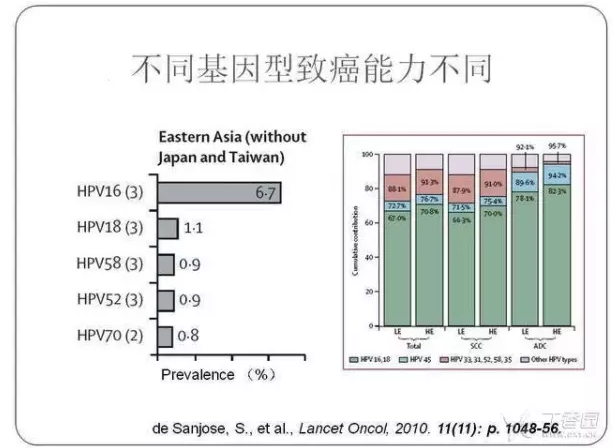
1936 年出生的德国医学科学家、病毒学家 Harald zur Hausen。2008 年诺贝尔生理及医学奖获得者,他发现了导致宫颈癌的病毒——HPV。 Harald 从 1970 年起致力于研究人乳头状瘤病毒(HPV)与宫颈癌之间关系与机制。结果证明——两者有很大关系,某些类型的 HPV 就是宫颈癌的病原体。 2. HPV 高危基因型 VS 低危基因型 高危型(12 个):16、18、31、33、35、39、45、51、52、56、58、59,引起 CINⅡ级以上的宫颈病变率超 90%——高危型持续感染是宫颈癌的主要病因。 疑似高危型(8 个):26、53、66、67、68、70、73、82。 低危型(11 个):6、11、40、42、43、44、54、61、72、81、89,主要导致湿疣类病变和 CIN,引发宫颈癌率不到 5%。 HPV 疫苗是人类首次尝试通过疫苗消灭一种癌症,具有划时代的意义。 目前的 HPV 疫苗预防的就是高危型 HPV,而 16、18 是致癌力最强的(约导致了 70% 的宫颈癌)。 2006 年,美国 FDA 批准的首个 HPV 四价疫苗上市,之后又批准了另外两个疫苗;2016 年 7 月,中国 CFDA 批准了 GSK 的二价疫苗的上市许可,所有疫苗都涵盖 HPV 16 和 18。
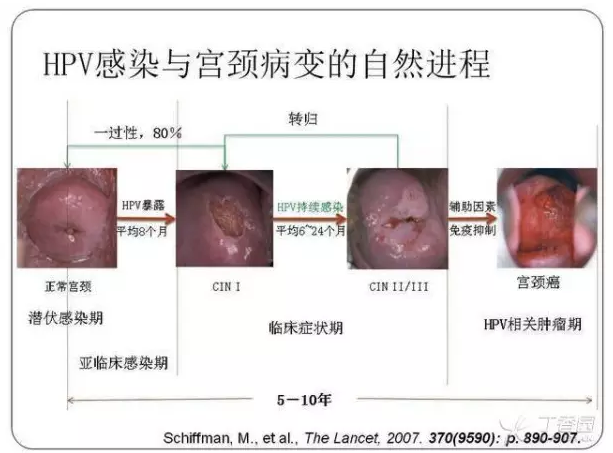
3. 从 HPV 感染到宫颈癌历经四重奏 四重奏:HPV 感染 → 持续性病毒感染引起宫颈上皮细胞病变 → 持续性病毒感染引起宫颈癌前病变 → 宫颈浸润癌 全程大概历经 25~30 年的时间,这是一个由量变到质变,渐变到突变的漫长过程。
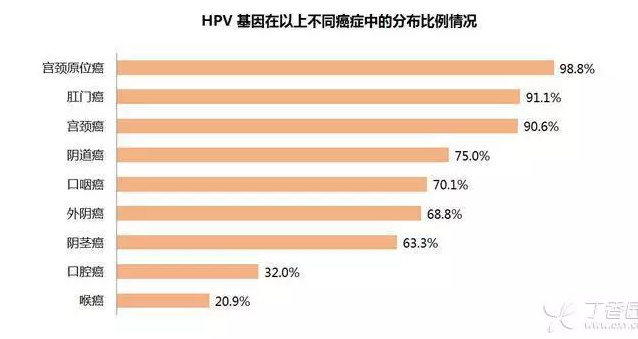
这里注意一下:HPV 持续感染才是宫颈病变发展为 CIN Ⅱ~Ⅲ 甚至宫颈癌的必要条件。单纯 HPV 感染不一定会发生宫颈癌。 此外,在对持续感染高危型 HPV 女性的病例对照和队列研究发现:吸烟女性宫颈癌发生率更高。 4. 9 种癌症与 HPV 感染关系密切 高危型 HPV 不仅会诱发宫颈癌,而且还会诱导其他癌症的发生。 美国的一项分子流行病学调查显示,在以下 9 种癌症中均可检测到高危 HPV 型别 DNA 存在,特别是宫颈原位癌、肛门癌、宫颈癌中的 HPV 基因的分布比例高达 90% 以上。
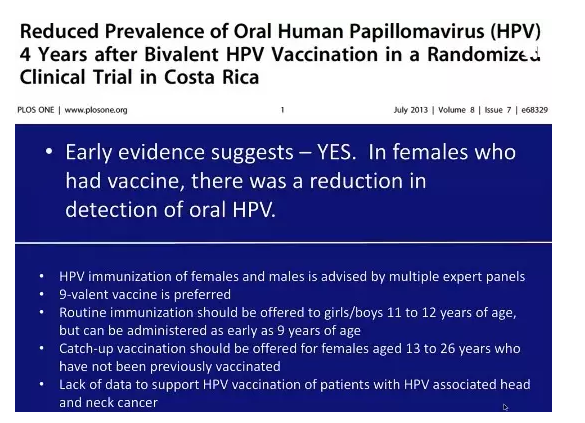
5. HPV 疫苗能预防口咽癌 美国北卡罗莱纳大学医学院从事放射肿瘤学的 Bhisham Chera 教授进行了一项随机临床试验,结果表明:接种 HPV 疫苗的女孩 4 年后咽喉部 HPV 检出率较未接种者显著降低。
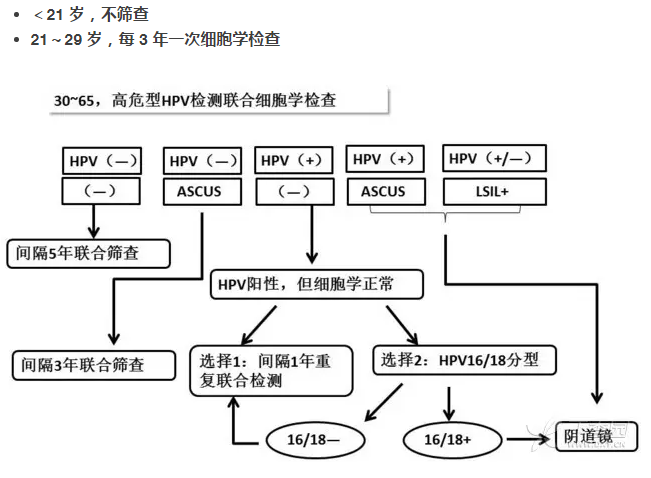
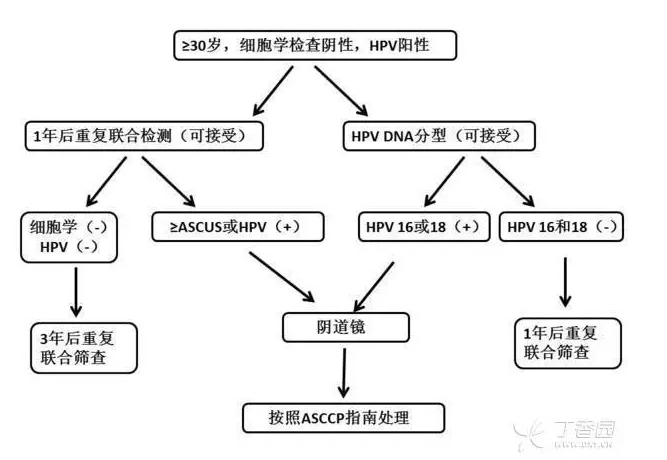
HPV 疫苗可以降低口咽癌的发生率。至于 HPV 相关头颈部肿瘤患者接种 HPV 疫苗后结局,如何目前缺乏数据。 6. HPV 接种后,可以预防保护多久? HPV 相关癌症多发生在性行为开始后的最初 10~15 年,如果在中位性行为开始前的 5 年时进行 HPV 接种,保护作用要持续 20 年左右才能获得最大有效性。 现有证据显示:实验性单价 HPV16 疫苗、2vHPV 和 4vHPV 疫苗可诱发持续的免疫反应,抗体滴度高于自然感染诱发的抗体滴度,因而预防感染的作用至少可持续 8~9 年,由于不能无限制的随访所以时间可能更长。 7. 约 20 年左右才会看见效果 澳大利亚是第一个施行由政府出资进行 HPV 接种的国家,2007 年 4 月开展了全国校内 12~13 岁女性 4vHPV 疫苗接种。2007 年 7 月给予 14~26 岁女性 4vHPV 疫苗补种。2013 年起给予 12~13 岁男性常规接种、14~15 岁男性 2 年时间补种。 此后,澳大利亚 HPV 感染和相关疾病显著下降,成为 HPV 接种迅速降低普通人群 HPV 相关疾病负荷的典范。 如果全面实施接种 HPV 疫苗,约 20 年后会出现宫颈癌发病率的显著下降。 8. 是否接种 HPV 疫苗,都要筛查宫颈癌 在这一天来临之前,宫颈癌筛查依旧是预防宫颈癌的最佳方法,是否筛查和 HPV 疫苗的接种与否无关。 2012 年 ACS/ASCCP/ASCP 宫颈癌预防及早期诊断筛查指南推荐筛查流程如下:
本文组稿:西子 美迪绅、梧桐、Echo、杨孝明对此文有贡献
文章分类:
HPV
|
一起探索
最有价值的医学知识